Definiția sănătății a fost și a rămas cea înscrisă în Preambulul Constituției Organizației Mondiale a Sănătății, adoptată de Conferința Internațională asupra Sănătății din iunie 1946, la New York, semnată o lună mai târziu de reprezentanți ai 61 de state și intrată în vigoare în aprilie 1948. Iată traducerea în limba română a definiției: Sănătatea este situația de bunăstare fizică, mentală și socială completă și nu constă numai în absența bolii ori a infirmității. Nu puține critici, propuneri și sugestii de schimbare a definiției au fost avansate în deceniile care au urmat. S-au menționat rigiditatea și caracterul neoperațional al definiției, riscul suprapunerii cu noțiunea de fericire, neluarea în considerare a particularităților culturale și a legăturii cu vârsta, omiterea rolului major al răspunderii individuale dar și inseparabilitatea dintre sănătatea individuală și cea a comunității. Definiția a rămas aceeași.

De săptămâni bune de zile problemele sănătății publice se află în centrul atenției presei, oamenilor politici, opiniei publice. Omul obișnuit apreciază starea de sănătate a populației prin ceea ce vede în jurul său, pe stradă, în policlinici și spitale, dacă ajunge acolo, în farmacii, prin frecvența alarmelor ambulanțelor și, în bună măsură, prin relatările mai mult sau mai puțin zgomotoase ale presei. Dacă este bolnav, este mai bine informat, poate compara și extrapola. Cititorul va găsi în acest articol o perspectivă asupra sănătății românilor evidențiată de câțiva indicatori demografici de mare relevanță. Va putea vedea măsura în care starea de sănătate s-a schimbat în ultimele două decenii și jumătate, unde se află România între celelalte țări ale Uniunii Europene și unde se poate afla “cheia” evoluțiilor viitoare. Indicatorii demografici pe care îi voi folosi sunt speranța de viață, rata mortalității generale, rata mortalității infantile și rate de mortalitate pe câteva cauze de deces. Cum voi folosi, inerent, multe date statistice, formula de prezentare este cea grafică, mai ușor de examinat, facilitând compararea și oferind cititorului mai multă libertate în propriile-i judecăți. Pentru a evita confuzii, unele detalii tehnice vor fi indispensabile.
O speranță de viață printre cele mai mici în UE-28
Câți ani trăiește un om, este un indicator frecvent folosit pentru a evalua starea de sănătate a unei populații, sinteză a nivelului de trai, în accepțiunea lui largă, a celui cultural, a calității asistenței medicale și a mediului ambiant. Vorbim de o valoare medie, diferențiată la femei și bărbați. Când acel număr de ani se referă la un nou născut, avem cea mai clară și exactă cuantificare a duratei medii a vieții. O astfel de durată se poate însă calcula doar într-o generație reală, pentru care avem toate statisticile asupra deceselor pe vârste, de la apariția generației și până la dispariția ei pe cale naturală (o întindere de peste 100 de ani). Demografia a găsit însă soluția pentru a estima un echivalent al duratei medii a vieții din datele asupra intensității mortalități la toate vârstele într-un an calendaristic. Este speranța de viață la naștere. Cu intensitatea mortalității pe vârste din anul 2014, în România, un născut ar trăi, în medie, aproape 79 de ani dacă este de gen feminin și mai mult de 71 de ani dacă este băiat. Valori ale speranței de viață se determină pentru toate vârstele dar cea de la naștere are semnificația cea mai completă și importantă. Un născut din anul 2014 va trăi, cu certitudine, mai mult decât arată cele două cifre, așteptatele progrese economice, sociale, culturale și medicale reducând mortalitatea din anul 2014.
Dacă acceptăm calitățile amintite ale duratei vieții, oglindă a gradului de civilizație materială și spirituală dar și a asistenței medicale, voi face observația că mortalitatea pe vârste din anul 2014 este rezultatul evoluției de durată a fenomenului, acumulările fiind permanente și interdependențele în timp modelate și guvernate de legități solide și rigide specifice unui fenomen în care biologicul se amestecă cu socialul. Iată – în figura 1 – cum a evoluat speranța de viață la naștere și la vârsta de 65 de ani după anul 1970. Începând de la mijlocul anilor 1970 ascensiunea speranței de viață la naștere a fost stopată prin realitățile economice, sociale și medicale ale vechiului regim, evoluție similară cu cea din alte țări comuniste. Tranziția a avut în prima jumătate a anilor 1990 un cost dur și recrudescența mortalității a coborât speranța de viață la valori mai mici decât cele din anii 1970 și 1980, aflate printre cele mai scăzute din Europa. Progresul consistent și ferm al indicatorului s-a instalat după anul 1996, și la bărbați și la femei. Decalajul dintre cele două sexe se menține de mai multă vreme la șapte ani, mai mic în raport cu cel de la mijlocul anilor 1990 dar cu 2-3 ani mai mare decât cel din țările dezvoltate. Ceea ce aduce nou anul 2014 este o stagnare a creșterii speranței de viață la naștere, chiar un ușor regres (confirmat și de datele Eurostat). Datele pe anul 2015 ne vor arăta dacă avem în față o discontinuitate pasageră ori stoparea creșterii. Ambele evoluții sunt posibile dar cea din urmă ar marca o surprinzătoare și profund negativă schimbare. Și speranța de viață la vârsta de 65 de ani a cunoscut o ascensiune consistentă după mijlocul anilor 1990 (figura 1), reducerea mortalității având loc nu numai la populația tânără și adultă, ci și la cea vârstnică.
Speranța de viață la naștere (și la celelalte vârste) a crescut după mijlocul anilor 1990 în toate populațiile europene, în unele dintre ele continuându-și evoluția ascendentă istorică iar în altele reluându-și progresul întrerupt de schimbările politice, economice și sociale din prima parte a anilor 1990. Țările europene se situează astăzi în partea superioară a tuturor clasamentelor după nivelul speranței de viață. Orice clasament are valoarea și semnificațiile sale dar o analiză comparativă a mortalității din țara noastră are relevanță majoră dacă o plasăm în context european și în mod privilegiat în spațiul Uniunii Europene. Din păcate, toate comparațiile pe care le putem face în acest cadru arată un enorm decalaj al României în ceea ce privește starea de sănătate a populației sintetizată prin nivelul speranței de viață și al mortalității pe cauze principale de deces.
Cu toate progresele realizate în ultimii 15 ani, speranța de viață la naștere are un nivel inacceptabil de scăzut iar poziția pe care țara noastră o deține în Uniunea Europeană (figura 2) ridică unele semne de întrebare asupra evoluției generale a societății românești. Și alți indicatori ai stării de sănătate și mortalității populației se asociază acestor semne. Speranța de viață este cu 7 ani mai mică decât valoarea medie din UE-28 la bărbați, și cu 5 ani la femei. Comparația cu valorile cele mai ridicate pare forțată – decalaj de 10 și, respectiv, de 7 ani dar o mare îngrijorare vine de la o anumită izolare a României în cursa pentru apropierea de nivelul mediu, prin conservarea poziției chiar în context de progres anual minor ale speranței de viață în țările dezvoltate, unde reducerea mortalității a ajuns de mau multă vreme la componentele cele mai greu reductibile (maladiile de uzură a organismului). Privind alura curbelor din figura 1, se poate afirma că ascensiunea de după mijlocul anilor 1990 a fost o recuperare a stagnării și regresului din anii 1970 și 1980. Și-au epuizat acțiunea benefică factorii economici, sociali, culturali și medicali? O poziție similară are țara noastră și dacă ne referim la speranța de viață la vârsta de 6,5 de ani (figura 3).
Particularitățile de scară ale figurilor 2 și 3 ar putea lăsa o altă impresie, eronată, dar cele două valori din țara noastră – 14,7 ani la bărbați și 18,1 ani la femei, sunt cu aproape 20% mai mici decât valorile medii ale UE-28, și nu cu aproximativ 10%, raportul de la speranța de viață la naștere. În aceeași figură 3, valorilor speranței de viață la vârsta de 65 de ani li s-au adăugat valorile speranței de viață sănătoasă la aceeași vârstă. Acest indicator este publicat de Eurostat în ultimii ani și în determinarea sa se combină informații asupra mortalității pe vârste și asupra stării de sănătate a populației, prin intermediul a trei întrebări adresate persoanelor în cadrul anchetelor asupra veniturilor și condițiilor de viață (anchete efectuate după standarde identice în toate țările Uniunii). Cele trei întrebări se referă la (a) gradul de limitare în activități, (b) existența bolilor cronice și (c) aprecieri generale asupra stării de sănătate (foarte bună, bună, satisfăcătoare, rea, foarte rea). Eșantionul din România a fost, la ancheta din anul 2013, de aproape 15 mii de persoane în vârstă de 16 ani și peste. În figura 3, numărul mediu de ani ai speranței de viață sănătoasă la vârsta de 65 de ani este suprapus numărului de ani ai întregii speranțe de viață la vârsta de 65 de ani, fiind componentă a acesteia. O privire comparativă asupra celor două valori ale speranței de viață în țările Uniunii Europene poate ridica semne de întrebare și explicația se găsește în diferențe de ordin cultural între populații și înțelegerea întrebărilor, sensul exact al cuvintelor și întrebării prin traducere dintr-o limbă în alta ori dimensiunea eșantionului. Și cu aceste rezerve și precauții, nivelul speranței de viață sănătoasă la vârsta de 65 de ani nu conferă țării noastre o poziție confortabilă.
O mortalitate generală ridicată, foarte ridicată prin bolile cardio-vasculare
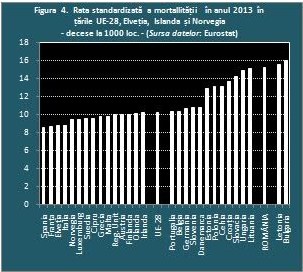
Dacă speranța de viață este atât de scăzută, demersul firesc este cel al identificării cauzelor de deces responsabile. Ajungem astfel la cea mai gravă și preocupantă fațetă a mortalității românești. Clasificarea deceselor după cauză în țările Uniunii Europene este efectuată potrivit Reviziei a X-a, 1994, a Clasificării Internaționale a Maladiilor a Organizației Mondiale a Sănătății. Există deci o bună comparabilitate internațională a datelor. Ceea ce surprinde în structura mortalității pe cauze de deces este imensa proporție a deceselor prin bolile aparatului circulator – 60% și remarcabila stabilitate a acestei proporții pe toată întinderea perioadei 1990-2014. O comparare a mortalității pe cauze de deces din țara noastră cu cea din țările Uniunii Europene (sau din alte țări) implică folosirea ratelor demortalitate și o precizare se impune. Rata mortalității generale indică doar numărul de decese la 1000 de locuitori într-un an calendaristic și nu constituie o măsură a intensității mortalității, ci a frecvenței deceselor. În schimb, ratele de mortalitate pe vârste sunt expresia autentică a intensității mortalității și stării de sănătate a populației. Din aceste rate se determina speranța de viață la naștere. Factorul care determină caracterul de măsură grosieră pe care o are rata mortalității generale este influențarea nivelului său de structura pe vârste a populației, element străin fenomenului mortalității. Riscul de deces crește odată cu vârsta, chiar exponențial după vârsta de 30 de ani și ratele cele mai mari se află la vârstele avansate. Și iată ce relație există între ratele de mortalitate pe vârste, structura populației pe vârste și rata mortalității generale: în două populații având aceleași rate de mortalitate pe vârste, rata mortalității generale va fi mai mare în populația care are o proporție mai mare a populației vârstnice, unde se situează majoritatea deceselor. Cu alte cuvinte, o accentuare a îmbătrânirii demografice duce în mod automat la majorarea ratei mortalității generale, dacă mortalitatea pe vârste este aceeași. Revenind la compararea mortalității din țara noastră cu cea din celelalte țări europene, dacă dorim o imagine corectă a diferențelor avem nevoie de rate ale mortalității generale calculate prin păstrarea ratelor de mortalitate pe vârste din fiecare populație și folosirea unei structuri pe vârste unice pentru toate populațiile comparate. Sunt ratele standardizate de mortalitate folosite de Eurostat la determinarea ratei mortalității generale și a ratelor de mortalitate pe cauze de deces, rate care elimină efectul perturbator al structurilor pe vârste. Populația Europeană Standard 2012, este o populație reprezentativă pentru țările Uniunii Europene și trebuie adăugat că în această populație ponderea populației vârstnice este superioară celei din populația României. Potrivit datelor Institutului Național de Statistică, rata mortalității generale a fost în anul 2013 de 12,4 decese la 1000 de locuitori (în creștere moderată în ultimii ani) (INS,2016. Anuarul statistic al României 2015). Rata standardizată de mortalitate era, în același an, semnificativ mai mare – 15,2 la mie (Eurostat, 2016. Causes of death – Standardised death rate by residence (http://ec.europa.eu/eurostat/data/database) (25.05.2016-2Ș45PM).
Datele din figura 4 se referă la ratele standardizate de mortalitate în țările Uniunii Europene și ne oferă o viziune comparativă asupra mortalității prin eliminarea efectelor perturbatoare ale structurii pe vârste. Se poate observa poziția deloc confortabilă a țării noastre și dacă vom compara acest grafic cu cel al speranței de viață la naștere (figura 2) găsim o similitudine extrem de semnificativă asupra poziției României folosind doi indicatori demografici (chiar dacă rata mortalității nu este diferențiată pe sexe). Ar putea părea surprinzător faptul că rata standardizată este consistent mai mică în țări în care îmbătrânirea populației este mai accentuată decât în România dar explicația se află în diferențe flagrante ale mortalității pe vârste.
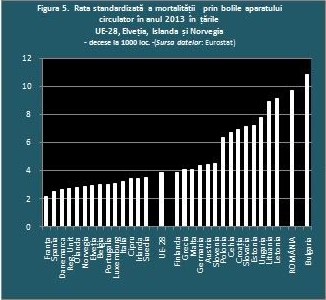
Cea mai dură dintre realitățile mortalității din România este cea prezentată în figurile 5 și 6, prin raportare la celelalte țări din Uniunea Europeană: imensa mortalitate prin bolile aparatului circulator și ponderea acestei mortalități în ansamblul mortalității. Pare greu de crezut că mortalitatea prin cardio-vascular poate fi în zilele noastre de PATRU ori mai mare în România decât în alte țări europene. Datele o demonstrează însă și nu de ieri de azi. Spuneam în prima parte a articolului că ponderea de 60% a mortalității prin bolile aparatului circulator nu s-a schimbat în ultimii 25 de ani, o întindere de timp în care schimbarea ar fi putut avea loc dacă programele de sănătate erau concepute, orientate, aplicate și monitorizate cu voință autentică de schimbare, responsabilitate, continuitate, resurse și competență. Situația apare și mai gravă dacă plasăm evoluțiile din țara noastră în contextul unor experiențe naționale spectaculoase începute în anii 1970-1980 și dezvoltate consecvent în deceniile care au urmat: revoluția cardio-vascularului. Și în țări dezvoltate mortalitatea prin cardio-vascular era inacceptabil de mare și în ascensiune în a doua jumătate a secolului trecut. S-au conceput însă programe complexe de reducere a acestei mortalități, programe având trei componente: schimbarea stilului de viață, medicație mai eficientă și chirurgia cardio-vasculară. Prima componentă a vizat o dietă mai sănătoasă, reducerea consumului de alcool și tutun, mișcare fizică, educație pentru sănătate, controlul tensiunii arteriale și al colesterolului. A doua componentă a vizat cercetarea medicală și industria farmaceutică, prin descoperirea și folosirea unor medicament noi, cu efecte benefice considerabile în tratarea hipertensiunii și unora dintre maladiile cardio-vasculare (medicamentele beta-blocante). Noi echipamente și tehnologii au permis progrese spectaculoase în chirurgia cardio-vasculară. Toate acestea au dus la reculul mortalității prin cardio-vascular la valorile pe care le putem vedea în figura 5. Dacă privim datele asupra acestei mortalități în țara noastră în ultimii 25 de ani, cu incredibilul ei nivel și surprinzătoarea constanță a imensei ponderi în ansamblul mortalității generale, și comparăm aceste date cu cele din Europa de sud, Europa de vest și Europa de nord, o întrebare se naște de la sine: chiar nu a ajuns revoluția cardio-vascularului în România până la mijlocul celui de al doilea deceniu al secolului XXI?
Cea mai ridicată proporție a deceselor evitabile în UE-28
Chiar în aceste zile Eurostat a publicat date asupra proporției deceselor evitabile în lumina cunoștințelor și tehnologiilor medicale actuale (Eurostat, 2016. Newsrelease nr. 101/2016-24 mai). Am reluat datele publicate de Eurostat în figura 7. Această proporție este calculată în ansamblul deceselor la persoanele în vârstă sub 75 de ani. Poziția cu totul particulară pe care se află țara noastră nu poate surprinde după ce am văzut datele din figurile anterioare. Ea este determinată tocmai de anormal de ridicata mortalitate prin maladiile aparatului circulator și alăturarea figurilor 6 și 7 are o relevanță de excepție.
Cea mai mare mortalitate infantilă din UE-28
Destule alte fațete ale mortalității ar putea fi adăugate dar mă voi opri doar la mortalitatea infantilă. Mortalitatea din primul an de viață a avut din totdeauna în demografie un tratament special, conferit de intensitatea fenomenului și de semnificațiile reducerii ei. Reducerea și nivelul mortalității infantile au constituit și constituie expresia măsurii în care societatea este capabilă să apere viața în momentele ei cele mai dificile și complicate – primele zile, săptămâni și luni de viață. Decesele infantile pot avea cauze endogene, cu acțiune în primele zile îndeosebi (tare ereditare, malformații ori traumatisme cauzate de naștere) și cauze exogene, prezente pe întinderea întregului an de viață (boli infecțioase și parazitare, ale aparatului respirator și digestiv, hemoragii, alte cauze).
Citeste intreg articolul si comenteaza pe Contributors.ro